筋筋膜疼痛症候群は
仮説であり、
末梢神経による
二次痛覚過敏によるもの。
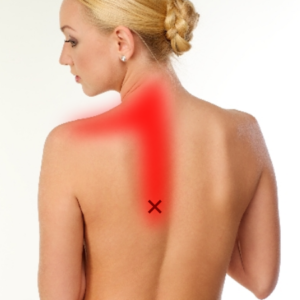
筋筋膜性疼痛症候群とは、筋肉に痛みを生じる症状のことであり、圧痛点(押すと痛い部位)を生じます。さらにその圧痛点を押すと放散痛(他の部位にも痛みが広がる現象が起き、このことをトリガーポイントと言います。
過去コラム、トリガーポイントについてをご覧ください。
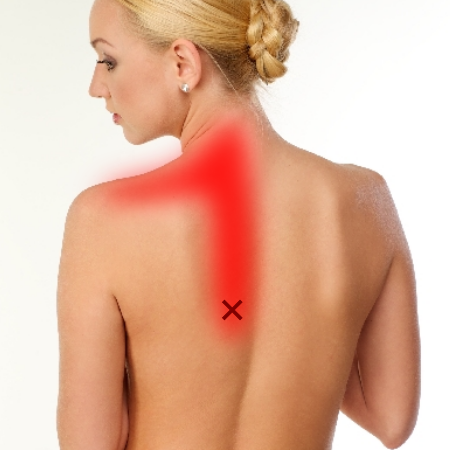
今から67年前にTravellとSimonsによって、筋筋膜性疼痛症候群とトリガーポイントという2つの概念が生み出されました。
そしてこの2つは現象として起きていますが、本当にそのような特殊な状況が筋肉に起こるかどうかの研究証拠はありません。つまり、概念として存在しているだけです。
◆筋筋膜疼痛症候群の原因?
筋筋膜性疼痛症候群の原因としては、筋肉の過負荷、構造の歪みなどと言われています。
まず、筋肉への過負荷は単なる筋損傷です。
足の長さの違いや骨格の歪みと疼痛との関連性は無いというのが最新の研究による答えです。悪い姿勢という曖昧なものも存在しません。
詳しくは「MRI画像所見と痛みとの関連性はほぼない」というコラムをお読みください。
そして、そもそも症候群とは何なのでしょうか?
◆症候群とは?
症候群・シンドロームとは、原因不明だけど、症状としては起こってる現象をというものを症候群といいます。
これらことから、筋筋膜性疼痛症候群とは、何の理屈もない、痛みの説明だということがわかります。
「トリガーポイントに起因する筋筋膜性疼痛症候群の理論は反論されている。これは臨床現象自体の存在を否定するものではなく、既知の神経生理学的現象に基づいた科学的に健全で論理的に説得力のある説明を進めることができる。」
「トリガーポイントに起因する筋筋膜性疼痛症候群を構成している概念は推測のままである。この推測から導き出されたすべての作業仮説は反論されているので、その理論は破棄することができる。」
A critical evaluation of the trigger point phenomenon,
John L. Quintner Geoffrey M. Bove Milton L. Cohen
では、トリガーポイントのような現象は何で説明できるのでしょうか?
トリガーポイントは、末梢神経由来の二次痛覚過敏だという研究があります。
まずは二次痛覚過敏について説明します。
◆二次痛覚過敏
一次痛覚過敏とは、通常痛みを感じる刺激でより強く痛みを感じてしまう状態のことを表します。組織損傷や炎症により、末梢神経が感作し、侵害受容の閾値が下がることで起こります。簡単に言うと損傷があり抹消が感作する状態のこと。
二次痛覚過敏とは、脊髄後角のニューロンが変化することで侵害受容の閾値が下がり、中枢性感作を起こし、損傷部位の周辺で痛みを感じます。簡単に言うと組織の損傷がなく中枢が感作する状態のことです。
◆神経幹神経・神経の神経
末梢神経には、神経幹神経という侵害受容性の線維があり、神経自体を警戒しています。
トリガーポイントとは、末梢神経が侵害受容刺激により軸索反射を起こすことで、その線維と枝分かれした神経も炎症反応を起こします。
そして、脊髄後角の侵害受容ニューロンが中枢変化を起こすことで、枝分かれした他の侵害受容線維まで炎症反応や侵害刺激が起こることを表します。
だからこそ、末梢神経経路以外にも痛みが広がるというわけです。
下記論文も書いているJohn Quintner氏は、リウマチと疼痛医学の退職医で、現在は関節炎と骨粗鬆症のWAのボランティアをしているサイエンスベースで疼痛を考える専門家です。
◆トリガーポイントは末梢神経由来の二次痛覚過敏
「トリガーポイントは、筋肉、それらの筋膜と同様に、皮膚、関節包、靭帯、および骨膜に記載されている。」
「筋筋膜のトリガーポイントは、短くなった筋線維を表すとされる、触知可能な緊張帯の中に位置すると言われている。」
「Simonsは筋筋膜性疼痛症候群を「主に1つ以上の特定の筋肉の機能不全」と定義した。」
「トリガーポイントの筋生検試験もまた、筋肉の炎症または損傷の点では大きな価値がない。」
「筋筋膜性疼痛症候群を構成している概念は、慢性の、深く、痛む、局在化が不十分な疼痛を説明するために提案されているように、内的および外的な妥当性を欠くだけでなく、認識論的に不適切である。」
「トリガーポイント現象は、筋筋膜性疼痛症候群の理論に依存しているが、末梢神経由来の二次痛覚過敏領域としてよりよく理解されていることを示唆する解剖学的および生理学的根拠がある。」
REFERRED PAIN OF PERIPHERAL NERVE ORIGIN: AN ALTERNATIVE TO THE "MYOFASCIAL PAIN" CONSTRUCT
John L. Quintner and *Milton L. Cohen
「トリガーポイントから示される、疼痛の解剖学的分布は末梢神経のコースと密接な関係を有するだけでなく、筋筋膜性疼痛症候群の疼痛も体性関連疼痛の一例である神経幹痛に類似している。」
「末梢神経起源の疼痛は、神経学的欠損なしに、そして従来の電気診断検査で正常な所見を伴って存在し得る。」
「トリガーポイントは一次性痛覚過敏の部位であると考えている筋筋膜性疼痛症候群の理論とは対照的に、この記事はすべての筋筋膜性疼痛症候群という現象が末梢神経起源の二次性痛覚過敏としてよりよく説明されると主張する。」
Referred pain of peripheral nerve origin: an alternative to the "myofascial pain" construct.
Quintner JL, et al. Clin J Pain. 1994.
そして、次のコラムを書いている方は、疼痛科学のスペシャリストである、オーストラリアの理学療法士ロリマー・モーズリー氏です。
ちなみに、上記のQuintner氏も、ロリマー・モーズリー氏も、DNMのダイアンと親交があります。
◆ロリマーモーズリー氏による意見
「末梢神経に影響する炎症(赤い点)は、非皮膚構造を神経支配する小口径感覚ニューロンにおいて自発的かつ機械的に誘発された求心性および遠心性活動電位をもたらし、交感神経放電を減少させる。」
「これらのプロセスは、神経因性炎症に関連する臨床現象と組み合わされた触知可能な収縮を引き起こすのに十分な反射性運動放電を引き起こす可能性があり、トリガーポイントとして知られる臨床現象を説明できる。」
引用元:ロリマー・モーズリー氏によるコラム
https://bodyinmind.org/trigger-point-evaluation/
そしてDNM開発者のダイアンも同じ意見であり、筋筋膜性疼痛症候群は無いと言っています。
◆ダイアンの意見
「「筋筋膜性疼痛」のようなものは本当にあるのでしょうか?いいえ、ありません。神経組織だけが感覚識別情報を脳に送ることができ、そして脳だけが「痛み」として知られるその種の認知 - 評価 - 動機 - 感情 - 感覚 - 識別表示を実装することができます。」
Why I don't buy the idea that "trigger points" are in muscle. Diane jacobs.
つまりサイエンスベースであり、神経科学や疼痛科学を研究している人々からすると、この症候群の既存の概念は立証できないというのが答えです。
◆結論
これらの研究を見ると、「筋筋膜性疼痛症候群は現象としてはあるが、仮説であり、実証されていない」ことが分かります。また同じくトリガーポイントも現象としては存在するが、末梢神経由来の二次痛覚過敏だということが分かります。
前回書いたコラム、エコー下筋膜リリースの件とはどのように関係しているのでしょうか?
2Dエコーでは筋膜の癒着のように見えるものが、皮膚支帯と浅筋膜だということが、前回のコラムでは理解できたと思います。
そして、なぜエコー下筋膜リリースのような概念が成立したか、このように推測されます。
筋筋膜性疼痛症候群は、筋肉が痛みの原因だとされていたが、筋膜が痛みの原因だと言われ始めた。
それが、FDM/筋膜の歪み理論と組み合わされた。
そしてエコー所見による筋膜の癒着のように見える現象が絡み合ったことによって、
筋膜の癒着がトリガーポイントであり、痛みの原因である。
その癒着を注射ではがせば痛みがなくなるであろう。
という推測思考から、現在のエコー下筋膜リリースに繋がったと考えられます。
ではなぜ?生理食塩水を注射することによって疼痛が減少したのでしょうか?
単純にあげられるのは、注射によるDNIC。つまり痛みで痛みを消す理論です。
そして、エコーを見ながら、癒着がなくなったように見えるという視覚を介した強力なプラセボ効果。
そして、水分が一時的に増えたことによる膜の滑走性の向上。(関節可動域にどれくらい影響があるかの詳細は分かっていない)
また考えられるのは、局所的な微小循環系(血液や組織液など)の変化と自律神経系の変化による血流の増減。
膜組織が動いて膨らむほどの刺激なので、細い皮神経の絞扼状態が変化したり、神経への血管配列と神経の血流も変化することは十分考えられます。
様々な論文により分かったことですが、
「全ては現象としては起きています。」
しかし、根拠が間違っているのです。
「DNMは説明モデルである。」
ということが分かって頂けるかと思います。
つまり、皆様が行なっているアプローチを否定しているのでは無いのです。
サイエンスから見ると理論が間違っているだけなのです。
そこをバージョンアップさせることができるのが、サイエンスであり、DNM理論なのです。