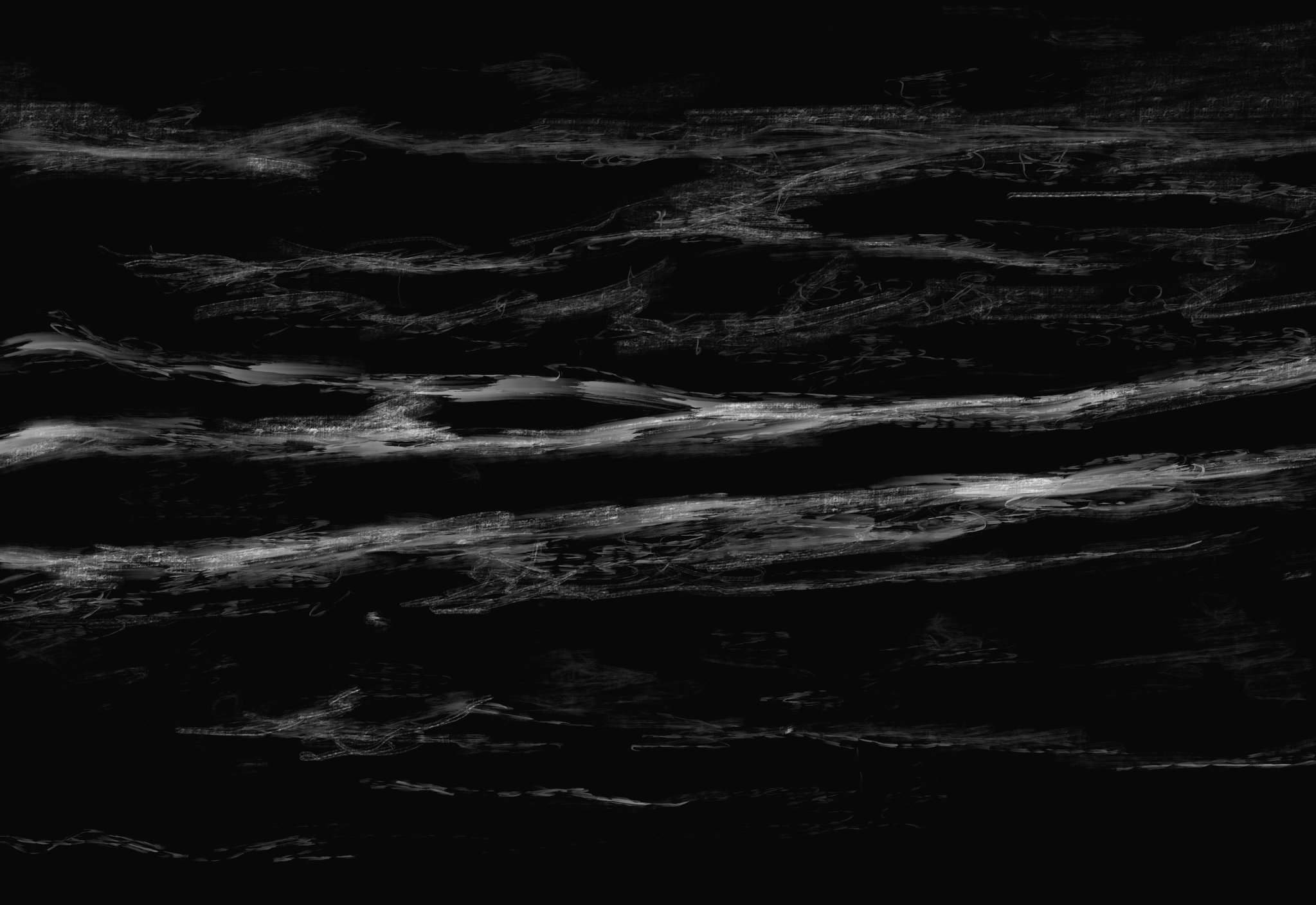
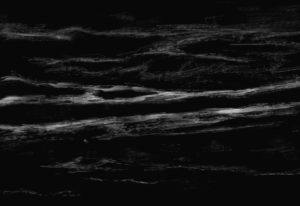
エコー下筋膜リリースによる効果は
筋膜の癒着を剥がしたからではない。
超音波エコーを見ながら筋膜の癒着を探し出し、生理食塩水を注射することで、疼痛の軽減や可動域の増加を起こすという方法があります。
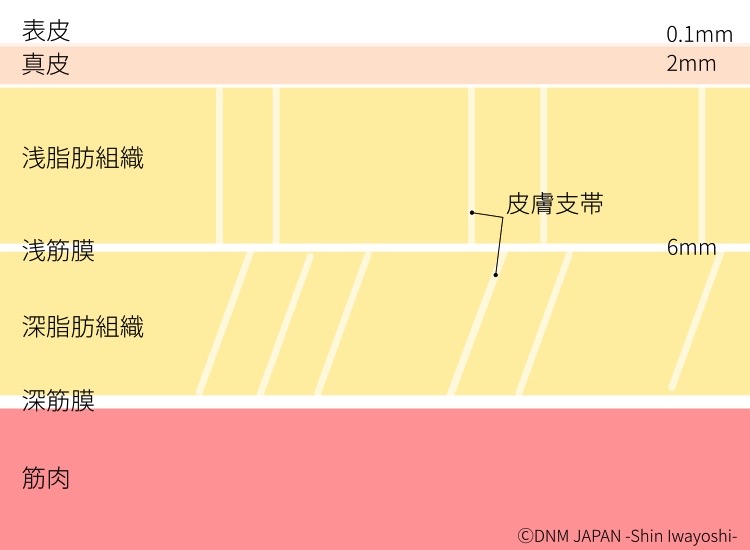
上図の浅筋膜や深筋膜です。
しかし、筋膜の癒着と疼痛に関連性があるのでしょうか?
またエコー下で見られる、筋膜の癒着のような状態は本当の現象なのでしょうか?
まずは言葉の意味を調べていきます。
◆エコー下筋膜リリースとは?
超音波エコー下で生理食塩水などの液体を注射で注入し、癒着した筋膜を剥離すると言われています。

可動性の改善、肩こりや腰痛などの痛みや痺れの改善が起こり、別名ハイドロ(水)リリースとも言われています。
◆筋膜の癒着
癒着とは、手術後や外傷などの治癒過程で起こり、組織が結合することを言います。炎症でも起こります。
もちろん、膜組織が外傷や炎症後に癒着することは、実際に起こることです。
しかし、問題が5つあります。
◆5つの問題提起
1. 外傷や手術がなく、筋膜が癒着するのかどうか高品質なエビデンスがない。
2. その癒着が生まれつきのものなのか、後天的な機械的刺激によりできたものなのかを知るすべがない。
3. 筋膜が癒着していることで、滑走性が低下することは考えられるが、その影響が関節可動域にどこまで影響があるのかという詳細な研究がない。
4. 筋膜の癒着と疼痛との間の関連性や因果関係が分からない。
5. 筋膜の歪み理論はサイエンスからみて否定されている。癒着も同じことだと考えられる。
下記の研究のように、筋膜の歪みは実証されておらず、セラピストによる経験による概念だという研究結果があります。
そして強く痛みを与える方法であれば、元の疼痛が減少するのはDNICによるものです。
つまり痛みで痛みを一時的に消しているだけなのです。筋膜とは関係ありません。
◆筋膜の歪みはない。
「文献レビューでは、FDM論争の経験的基礎を支持するための臨床試験または基礎研究は見られなかった。」
「高解像度超音波検査、超音波リアルタイムエラストグラフィ検査、剪断波エラストグラフィ検査、筋腫測定および生体電気インピーダンス分析を含む、多くの異なる技術的選択肢が指摘されているが、これまでのところ、これらのどれもがFDM診断基準の構成の妥当性と、診断の正確さを確かめるのに有用であると証明されていない」
「仮定された筋膜の歪みが、侵害受容の発生因子であることが証明されている被験者における疼痛の臨床的誘発または消失だという、FDMに関するそのような研究は見つからない。」
「証拠の欠如は効果の非存在を意味しないので、これはFDMの臨床診療が当面中断されるべきであることを意味しない。」
A fundamental critique of the fascial distortion model and its application in clinical practice.
Christoph Thalhamer.
そして、徒手療法で深筋膜組織を伸ばすことは不可能であるということは分かっています。
◆徒手によって筋膜を永続的に伸ばせない。
サイエンスから見ると、徒手療法による筋筋リリースの根拠はこのようになります。
・柔らかい浅筋膜は徒手でも伸ばすことが可能だが、足底筋膜や大腿筋膜のような硬い結合組織を伸ばすためには852kgもの力が必要。
・結合組織を伸ばすということは、コラーゲン線維の破壊が起こらなければならず、炎症反応が起こる。
・もし損傷しないように結合組織を伸ばすには、1時間以上もかかる。
・ゾルゲル反応による軟化は刺激がある間しか続かないし、熱いお風呂に入っても起こる。圧電効果もない。
・筋膜リリースの効果は神経系によるもの。
そして今回のコラムで1番大切なのは次の話です。
◆2Dのエコー下筋膜リリースは誤認
皮膚には、真皮などを支える「皮膚支帯」(浅皮膚支帯と深皮膚支帯)という組織があります。
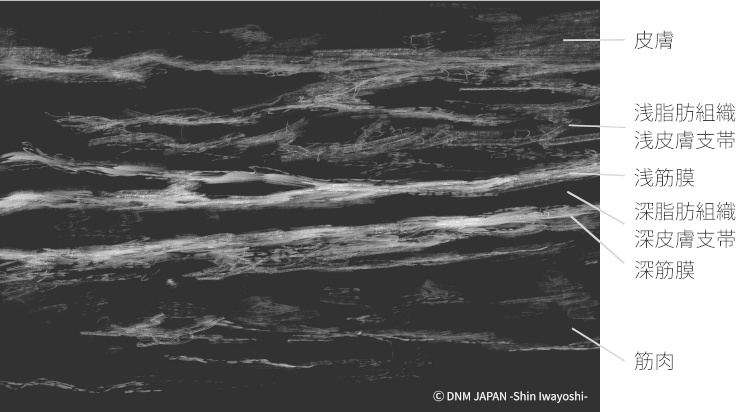
浅筋膜と皮膚支帯はほぼ平行に走っており、場所によっては重なって見えたりします。つまり、2Dのエコーでは癒着しているように見えてしまうのです。
つまり、2Dのエコーで見られる筋膜の癒着・重なりは、単純に膜と支帯が近いというだけなのです。
「…筋膜解剖の誤認識を生じる原因となる。たとえば、皮膚支帯は浅筋膜と並行し、これらが浅筋膜の二重層であるような印象を与えるため、皮膚支帯と筋膜の区別を見分けることが難しい。」
引用:筋膜系の機能解剖アトラス Carla Stecco原著 医歯薬出版株式会社
◆考察
これらの研究から、エコー下筋膜リリースによる疼痛現象や可動域の改善は、筋膜の癒着が取れたわけでも、それが原因でもなく、他の機序が働いた結果だということが分かります。
ただし、生理食塩水を注入することにより、膜同士の滑走しやすさは向上するかもしれません。そしておそらく筋膜を炎症させる徒手療法でも同じようなことが考えられます。
外から水分を入れるか、炎症させて血管外滲出をさせるかによって、その細胞外マトリックス領域の動かしやすさは変化する可能性があるかもしれません。
しかし、それで痛みがなくなったとしても非特異的要素を見逃してはいけません。ディスプレイによるビフォーアフター、鍼や徒手による痛み刺激でのDNICなど考えられます。
そして、筋膜の歪みという現象の証拠もなく、徒手によって深筋膜を伸ばすことは不可能という事もわかります。
ただし、柔らかい浅筋膜であれば徒手でも強く行えば多少は伸ばすことができるかもしれませんが、結合組織は一時的にしか伸ばすことは基本できません。
もし永続的に結合組織が伸びるということがあれば、線維の損傷があるという事だからです。
筋膜には侵害受容線維があるので、筋膜の損傷や炎症が痛みにつながる可能性はあります。しかしそれは筋肉や骨膜、末梢神経など他の組織でも同じことです。
また、筋膜はもちろん重要ですが、他の筋肉やリンパ管、血管も同じように大切です。
しかし、神経に関していえば、侵害受容を感じ取り、疼痛を脳から生み出し、筋肉を収縮させ、内臓や血流をコントロールしているので、他の組織とは異なります。
そもそも、筋膜の歪みや、それによる痛みという考え方は、どこから生まれたのでしょうか?
答えは「筋筋膜疼痛症候群」と「トリガーポイント」のコラムにあります。